OCT:光学切片黑科技,改写眼科诊疗史
眼睛作为我们探索世界的窗口,其精密程度胜过复杂的光学仪器。所以当这个仪器出现故障时,合适的检查手段成为了困扰医生的难题之一。眼底镜检查虽然能看到视网膜表面,却无法洞察其内部的细微结构;荧光造影需要注射造影剂,不仅有创伤性,还可能引起过敏反应;超声检查虽能探测深层结构,但分辨率远不能满足精确诊断的需求。
正是在这样的背景下,OCT技术步入了医生们的视野,一个能够无创、快速地获取眼部组织的高分辨率断层图像,分辨率可达微米级别的方案。整个检查过程只需几秒钟,患者只需坐在仪器前,就像拍照一样简单。
OCT技术的诞生可以追溯到1991年,当时美国麻省理工学院的科学家们在著名的《Science》杂志上首次报道了这项革命性技术。有趣的是,这项发明的团队成员背景迥异:有激光技术专家、,有卫星通信工程师,还有医学博士生。正是这种跨学科的碰撞,带来了突破性的发现:团队在开发高速光通信器件时,敏锐意识到光纤通信中用于检测光信号延迟的低相干干涉技术,或许能转化为探测生物组织微观结构的光学雷达。OCT的原理与我们熟悉的超声波检查类似,只不过它使用的是光波而非声波,正如蝙蝠用超声波探索世界,OCT用光波透视组织。但与超声波依赖声波在组织中的传播速度不同,OCT通过测量反射光的相位变化计算深度,分辨率提升百倍以上。
从技术演进来看,OCT经历了三个重要发展阶段。第一代时域OCT(TD-OCT)就像早期的黑白电视,虽然能成像,但速度较慢,每秒只能扫描几百次。到了21世纪初,频域OCT(FD-OCT)横空出世,包括谱域OCT和扫频OCT,成像速度提升了百倍以上,从黑白电视一下子跃升到了高清彩电。如今最先进的扫频OCT速度已达到每秒10-20万次扫描,未来甚至可能达到MHz级别,相当于从高清电视进化到了8K超高清。最新一代的OCT技术不仅能看清结构,还能观察血流、测量组织特性,甚至能与人工智能结合,实现智能诊断。
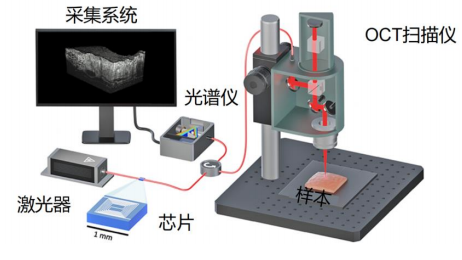
那么OCT的奥秘是什么呢?其背后是光的选择学问。我们都有这样的经验:用手电筒照射手指,能看有红色的光透过皮肤。这说明一些光线确实能够穿透生物组织,但普通的可见光穿透力有限,而且会被组织强烈散射,就像在雾天打开车灯,光线四处飞射,依旧难以看清前方。
而OCT技术巧妙地选择了近红外光,波长通常在800到1400纳米之间。我们知道,人眼可见波长范围最多也不过780nm,那为什么OCT选择这个人眼看不见的光呢?其实正是因为近红外光恰好处在一个神奇的光学窗口中,在这个波长范围内,水和血液对光的吸收都很少。830纳米的光最适合视网膜成像,它能够深入组织内部1-2毫米,恰好覆盖视网膜的全部厚度;而1050纳米的光穿透力更强,特别适合观察脉络膜等深层结构,可以说每种波长都有自己的专长。
波长选定了,如何让波长携带医生需要知道的信息正是OCT最核心的原理之一:光学干涉。若是平静的湖面上同时扔下两块石头,产生的波纹相遇时,有些地方波峰与波峰相遇,水花更高;有些地方波峰与波谷相遇,相互抵消。光波也是如此。
在OCT设备中,一束近红外光被分成两路:一路射向眼睛(我们可以称之为测试光),另一路射向一面参考镜(可以称为参考光)。当测试光遇到眼球内不同深度的组织结构时,就像遇到了一个个不同面形的反射镜,会被反射回来。不同组织的反射强度不同,视网膜神经纤维层是半透明的,反射较弱;而色素上皮层含有黑色素,反射较强,于是这些反射光也带着眼组织的不同信息。
在这两束光重新相遇的时刻。只有当参考光和从某个特定深度反射回来的测试光走过的路程几乎相同时,它们才会产生干涉现象。通过精确调整参考镜的位置,或者使用更先进的频域分析技术,OCT就能逐层扫描眼球组织,就像CT扫描一样,但使用的是无害的光线而非X射线。
正是这种精妙的光学原理,让OCT实现了前所未有的诊断能力。它能够清晰地分辨视网膜的10层结构,每一层的厚度变化都逃不过它的法眼。从技术突破到临床应用,OCT不仅革新了眼科诊断方式,更重要的是这种能力的意义远超眼科本身,因为眼睛这个器官的特殊性,使得OCT成为了观察全身健康状况的独特窗口。
视网膜之所以能反映全身健康,源于它的特殊地位。这是人体唯一可以直接观察到血管和神经的地方,而且视网膜血管与大脑、心脏的血管在胚胎发育时同源,它们的病理改变往往具有相似性。研究表明,我国1.4亿糖尿病患者中,大约每3人就有1人会出现视网膜病变,而这些眼部变化往往预示着全身微血管的健康状况。
以糖尿病视网膜病变为例,长期高血糖对视网膜的损害是一个复杂而渐进的过程。视网膜是人体代谢最活跃的组织之一,每单位重量的耗氧量甚至超过大脑。这种高代谢特性使其对血糖波动格外敏感。健康状态下的视网膜色素上皮层(RPE)就像一个高效的能量转换中心。它原本通过高效的氧化磷酸化过程为感光细胞提供ATP,源源不断地供应能量。
但在糖尿病状态下,持续的高血糖打乱了这个能量供应系统。过量葡萄糖涌入细胞,堵塞正常代谢途径。同时,高血糖还会产生大量的代谢副产物,这些代谢垃圾在细胞内堆积,进一步损害细胞功能。这种代谢紊乱就像多米诺骨牌,引发了一系列连锁反应。首先是血管内皮细胞损伤,原本严密的血-视网膜屏障出现破口。接着,各种炎症因子被释放出来,加剧了局部的炎症反应。与此同时,细胞内的氧化应激增加,进一步损害周围组织。最终,这些微小的损伤累积起来,导致了我们在OCT上看到的各种病理改变,例如微血管瘤、渗出、水肿等,而患者此时可能还没有任何视觉症状。
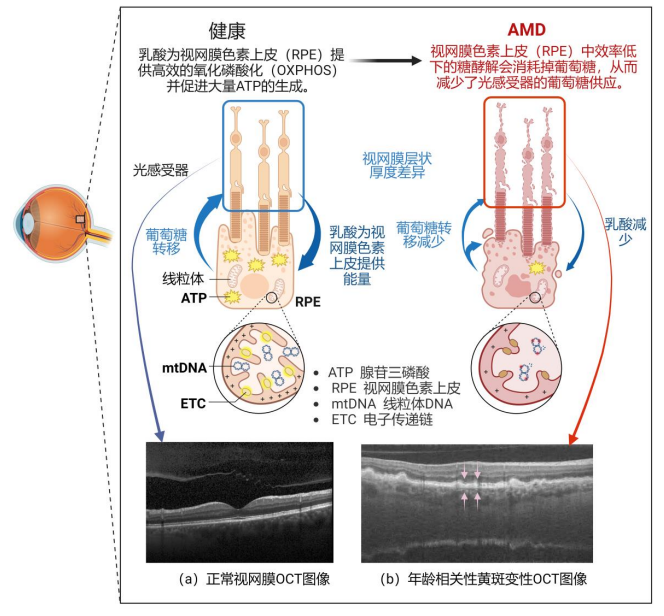
但在OCT图像上,这些病理改变有着特征性的表现。健康的视网膜呈现规则的层状结构,各层边界清晰,厚度均匀。而糖尿病患者的OCT图像则显示出多种异常,正常黄斑中心凹厚度约150-200微米,而糖尿病黄斑水肿时可增厚至300微米以上。通过定期监测这些数值,医生可以准确判断病情进展和治疗效果。
更重要的是,OCT发现的眼部改变往往是全身血管病变的缩影。视网膜动脉的管径变窄、动静脉交叉压迹等改变与高血压严重程度相关;视网膜神经纤维层厚度的改变不仅见于青光眼,还可能提示双相情感障碍等神经精神疾病。近年研究发现,阿尔茨海默病患者的视网膜神经纤维层会出现特征性变薄,这可能成为早期诊断的新指标。
技术的进步从未停歇。当OCT遇上人工智能,当成像速度突破MHz级别,当便携式设备让偏远地区也能享受先进诊断,OCT正在不断拓展着无创诊断的边界。
参考文献
[1]王浩然.基于深度学习的多病种OCT医疗影像识别方法研究[D].吉林大学,2024.
本文为科普中国·创作培育计划扶持作品
出品丨中国科协科普部
监制丨中国科学技术出版社有限公司、北京中科星河文化传媒有限公司
作者丨蔡文垂 中国科学院大学博士研究生
审核丨李明 中国科学院高能物理研究所 研究员
图文简介
