乳腺超声检查:女性健康的守护者
作者:叶新雨 昆明医科大学第二附属医院
丁 昱 昆明医科大学第二附属医院 副主任医师
高楚婷 昆明医科大学第二附属
审核:王 钰 昆明医科大学第一附属医院 主任医师
乳房是女性重要的生理器官,承担着哺育生命的重要功能。从青春期的懵懂到妊娠期的伟大,乳房的变化伴随着女性的一生。很多时候,因为生活的忙碌,我们会忘记关注它的健康,当感到胸部疼痛或摸到小肿块时才引起重视。
乳腺癌已成为威胁女性健康的“头号杀手”,且发病率呈逐年上升趋势,在适龄女性和高危人群中,定期进行乳腺癌筛查,早期发现和预防十分重要。而乳腺超声检查在诊断乳腺疾病上具有独特的优势。
一、乳腺超声检查有哪些优势?
乳房出现问题了,该去医院做什么检查呢?超声检查、X射线检查、磁共振成像,哪个更适合呢?这是很多女性感到困惑的地方。不如我们一起看看权威指南的指导意见吧!根据中国女性乳腺生理及患病特点,中国研究型医院学会乳腺专业委员会发布的《中国女性乳腺癌筛查指南(2022年版)》明确提出:以乳腺超声作为中国女性乳腺癌筛查的首选方式和主要手段[1]。
研究表明[2],乳腺致密是乳腺癌发生发展的独立危险因素。相比西方人群,中国女性的乳腺具有体积小,密度高的生理特点,且乳腺癌患病呈年轻化趋势,年龄越小,致密性乳腺的比例越高。这些因素导致X射线检查灵敏度偏低,而对于致密性乳腺检查,乳腺超声能增加30%的敏感性,对乳腺组织有出色的成像效果,能清晰地显示乳房各层结构,显示肿物及周围组织的侵犯情况。
其次,乳腺超声无电离辐射,是一种公认安全的影像学检查方法,任何年龄段的女性,以及任何生理时期的女性都可以接受检查,哺乳期和妊娠期的女性也不例外。而且,患者也可以根据需求进行多次检查,价格相对磁共振成像便宜得多。
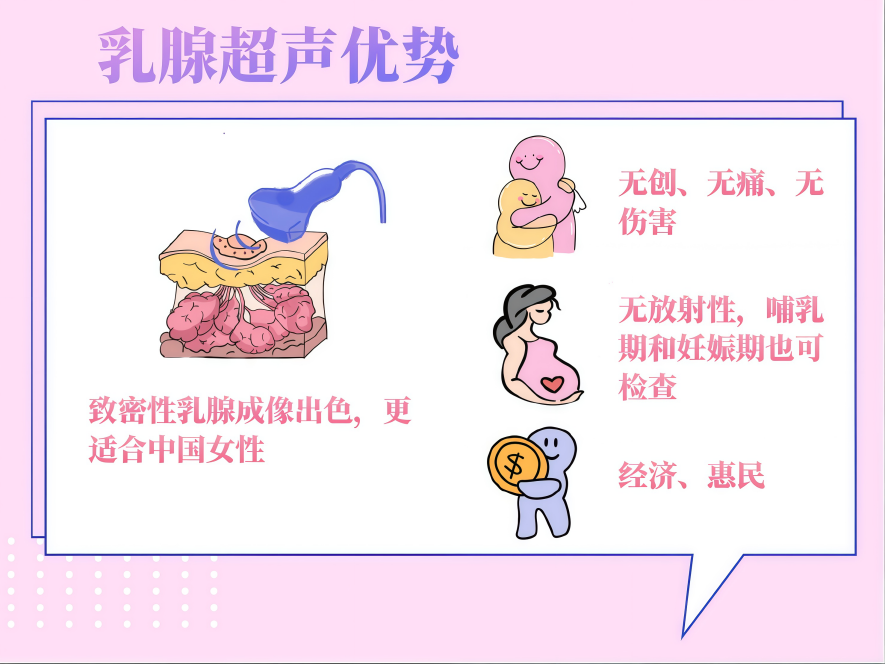
图1 版权图片 不授权转载
对于中国女性而言,从乳腺癌患病年龄、乳腺致密程度、卫生经济学、检查辐射及舒适度等各方面考虑,乳腺超声是目前最适合乳腺癌筛查的影像学检查方式。
二、乳腺超声检查应该注意什么?
1.轻便着装
建议穿着宽松、易于穿脱的衣物,避免穿着过于紧身的内衣,以免对乳腺造成压迫,影响检查结果。
2.如实告知病情、病史,携带好既往乳腺超声检查报告
进行乳腺超声检查之前,请向超声医生如实描述自己的症状,有无乳腺手术史,有无乳腺癌家族史,之前的乳腺超声检查报告情况如何,这些信息有助于医生更准确地判断您的乳腺情况。
3.放松心情,积极配合医生检查
乳腺超声是一项无痛、无创的检查方法,检查时不会有任何痛苦。因此,请尽量放松,不要过于紧张,在检查中如有任何的不适,请及时告诉医生。
4.根据超声检查报告进一步诊疗
乳腺超声检查结束后,请根据超声医生的建议及时进行后续的诊断与治疗。如果检查的结果异常,及时就诊并接受专业的治疗。
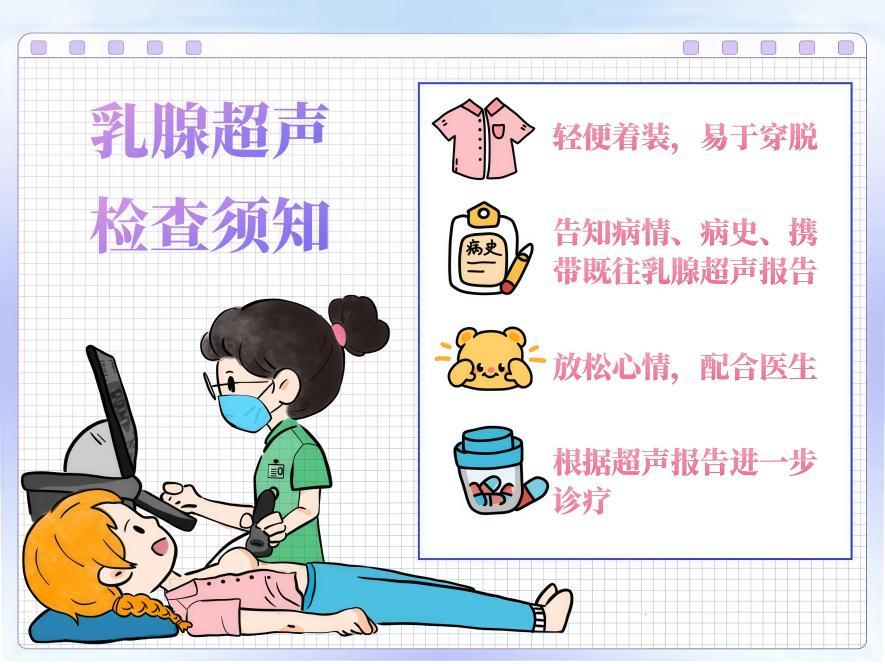
图2 版权图片 不授权转载
三、如何看懂乳腺超声检查报告?
检查结束了,我们最关心的莫过于检查结果如何?问题严重吗?现在,就让我们一起学习如何看懂乳腺超声检查报告单。
一份乳腺超声一般包括:
1.双侧乳腺组织总体声像图描述 分为均质的脂肪组织回声、均质的纤维腺体回声和混杂回声3种类型。
2.病灶记录 病灶所在侧(左乳/右乳)、位置(以乳头为中心的钟表定位法、与乳头的距离)和大小,结节(从外形、边界、边缘、内部及后方回声、周围组织、病灶及周围的钙化、血流,以及用特殊检查手段所见的各项特征等几方面描述乳腺结节:并依据BI-RADS标准进行分类,BI-RADS法将乳腺的病变分为0-6级,级别越高其恶性的可能性越大)。
3.结论 包括乳腺正常或异常、发现病灶的物理性质、对应的诊断分类及相应的进一步诊疗建议。
抓住以上几个要点,看懂自己的乳腺超声检查报告并不复杂,但这仅适用于了解自己的病情。乳腺整体情况如何?需不需要治疗?更应该详细咨询临床医生或影像医生。
四、哪些人群需要定期进行乳腺超声检查?
我国女性从40岁开始进入乳腺癌的高发年龄,推荐从成年后就开始接受乳腺癌防治知识教育,定期进行乳腺自我检查、临床乳腺检查,从40岁开始每年一次乳腺超声检查。对于乳腺癌高危人群,早期进行乳腺筛查十分重要,存在下列任意一条可定义为乳腺癌高危人群:①有明显的乳腺癌遗传倾向,即一级亲属有乳腺癌或卵巢癌史,二级亲属50岁前,患乳腺癌或卵巢癌2人及以上,至少1位一级亲属携带已知BRCA1/2基因致病性遗传突变,或自身携带BRCA1/2基因致病性遗传突变;②既往有乳腺导管或小叶不典型增生或小叶原位癌的患者;③30岁前接受过胸部放疗;④Gail模型评估5年内发病风险≥1.67%。乳腺癌高危人群建议提前至30岁开始乳腺筛查,每年1次乳腺X射线检查;每6~12个月1次乳腺超声检查;每6~12个月1次乳腺体检;必要时联合乳腺增强磁共振成像[3-4]。
了解和关注自己的身体,从关爱自己的“胸前”健康开始,定期进行乳腺癌筛查,帮助自己及身边的女性,守护更多的健康和美丽。
参考文献
[1]沈松杰,孙强.中国女性乳腺癌筛查指南(2022年版)[J].中国研究型医院,2022,9(2):6-13.
[2]张晓辉,孙强.中国女性乳腺癌预防专家共识[J].中国研究型医院,2022,9(4):5-13.
[3]Fan L,Strasser-Weippl K, Li JJ, et al. Breast cancer in China[J].Lancet Oncol,2014,15(7):279-289.
[4]中国抗癌协会乳腺癌专业委员会,中华医学会肿瘤学分会乳腺肿瘤学组.中国抗癌协会乳腺癌诊治指南与规范(2024年版)[J].中国癌症杂志,2023,33(12):1092-1187.

图文简介
