头颅CT与MRI检查:只做一个不行吗?
作者:饶峰 安徽省阜阳市人民医院 主治医师 医学博士
审核:刘强 宁夏医科大学总医院 主任医师 硕士研究生导师
在神经科就诊时,许多患者或家属对头颅CT和MRI检查存在疑惑:为何刚做完CT又要做MRI?为何有的检查需要注射药物?这些检查是否安全?本文将带您了解这些检查的原理和应用场景。
一、CT与MRI:不同的成像原理
1.计算机断层扫描(Computed Tomography,CT):
原理:利用X射线穿透人体,通过计算机重建出断层图像,无须真实切割即可观察颅脑内部结构。
特点:扫描速度快(1~3分钟即可完成),非常适合神经科颅脑疾病紧急情况下的快速诊断,如急性脑出血、颅骨外伤等。
2.磁共振成像(Magnetic Resonance Imaging,MRI):
原理:利用强磁场和无线电波激发人体内氢原子产生信号,再转化为图像。
特点:无创、无X射线辐射,软组织分辨率高,能清晰显示脑组织细节。但检查时间较长(一般10~20分钟或更长),更适用于确诊脑梗死、脑肿瘤、炎症、白质病变等。
图1 版权图片 不授权转载
二、检查费用及适用场景对比
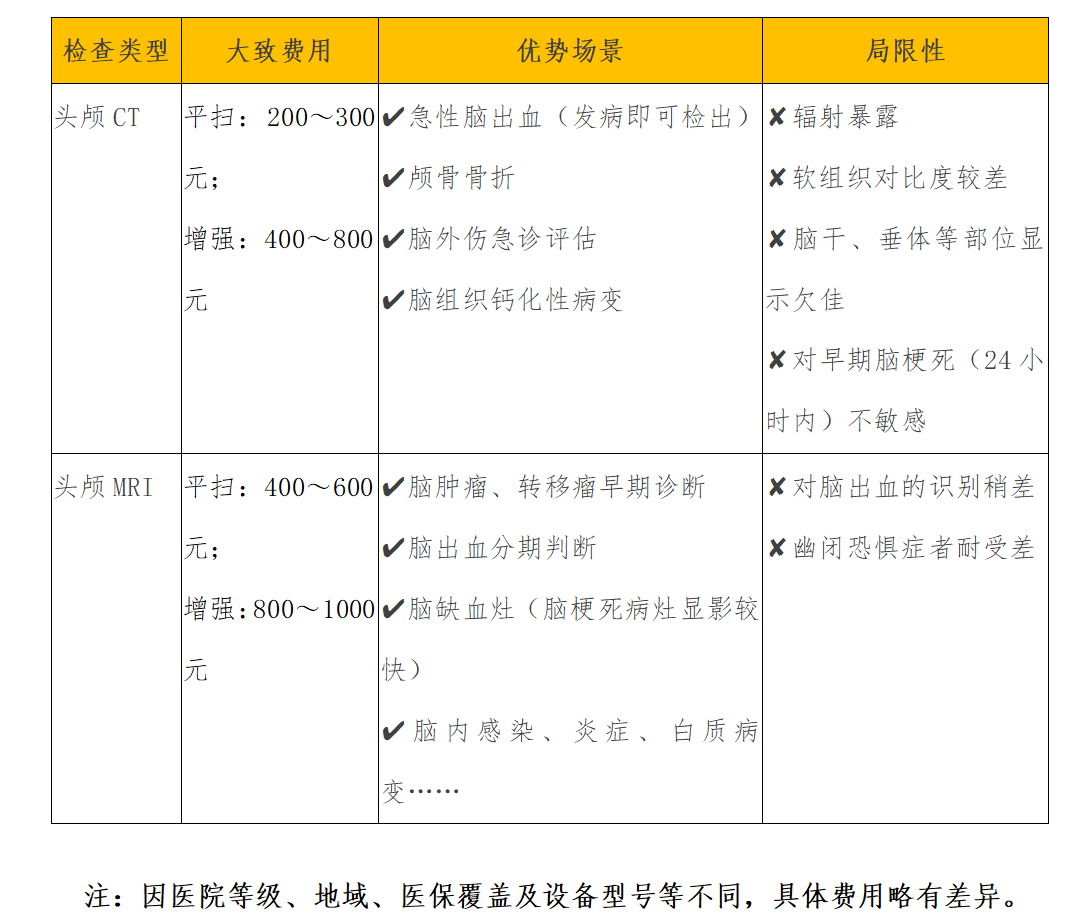
图2 版权图片 不授权转载
图3 版权图片 不授权转载
三、平扫与增强的区别
1.平扫
定义:血管内不注射对比剂的CT或MRI扫描。
目的:基础筛查,快速获取图像。
CT平扫:快速排查脑出血、颅脑外伤(可看骨窗、组织窗)。
MRI平扫:常规评估脑组织病变(包含T1加权像、T2加权像、DWI、FLAIR等序列)。DWI序列对超急性期脑梗死诊断价值极高(发病数分钟~数小时内即可显示病灶)。
优势:操作简便、时间短、患者负担轻,避免了对比剂相关风险。
2.增强扫描
定义:静脉注射对比剂(CT用碘剂,MRI用钆剂)后进行的扫描。
目的:使血管和部分病变组织强化,提高病灶检出率和鉴别诊断能力。
增强CT:判断脑血管情况(如脑动脉CTA检查),鉴别脑脓肿与肿瘤等。
增强MRI:发现脑膜病变、垂体微腺瘤、转移瘤、评估肿瘤血供、识别炎症及脱髓鞘病灶是否为新发等。
四、检查安全考量
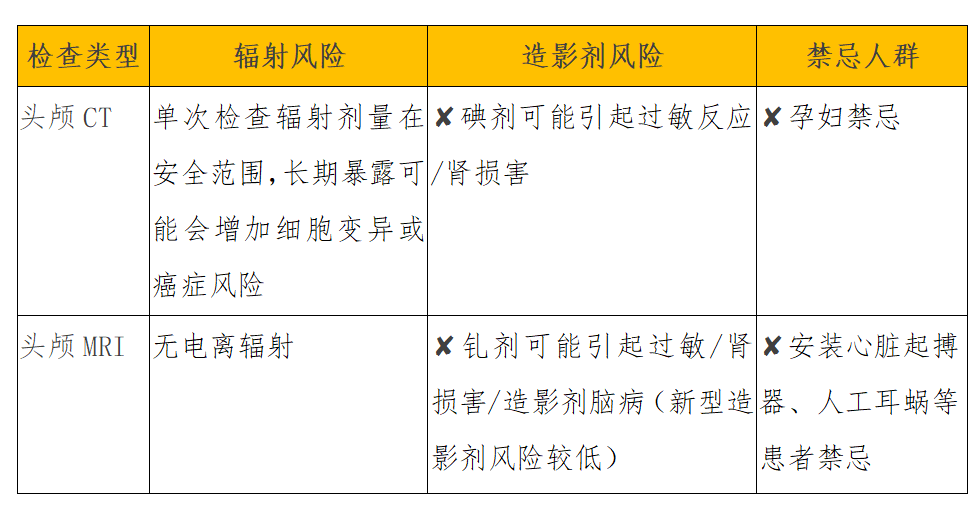
图4 版权图片 不授权转载
五、合理选择检查的三大原则
1.急症优先CT:在急诊需要快速排除严重病变(如急性脑出血、颅骨骨折、颅脑外伤)或患者无法配合长时间检查时,应首选CT。在脑梗死发病数小时内完善头颅CT排除脑出血,方便、快速,有利于尽早启动静脉溶栓治疗,从而挽救更多的脑细胞,改善患者预后。
2.精细诊断选MRI:病情稳定后,对需要精细观察脑组织结构的病变(如脑梗死、脑肿瘤、炎症、感染、神经退行性疾病、白质病变等),应完善MRI。
3.动态观察要一致:病情复查时,应尽量使用同类型设备及扫描序列,确保结果可比性。
图5 版权图片 不授权转载
六、特别提醒
1.儿童检查:需权衡利弊,3岁以下儿童建议优先考虑MRI(避免辐射),必要时需儿科医生评估镇静需求。
2.对比剂使用:
告知医生过敏史(尤其碘、钆、海鲜过敏)及肾脏疾病史。
肾功能不全者慎用或禁用对比剂增强检查。
注射对比剂后多饮水促进排泄(肾功能正常者)。
3.MRI注意事项:
体内金属:提前告知医生体内所有植入物(起搏器、人工耳蜗、支架、钢板、螺钉、节育器、假牙、弹片、纹身颜料等)。非MR兼容的磁性金属植入物是绝对禁忌,可能造成严重伤害。MR兼容植入物需提供证明文件。
衣物:检查前更换病号服,去除所有含金属的物品(首饰、拉链、纽扣、内衣钢圈、含金属纤维的衣物等),防止灼伤或伪影。
检查配合:陪同人员也应注意去除金属物品;检查时间较长,患者需保持静止;小儿、焦虑患者及幽闭恐惧症患者可能需要镇静。
4.沟通:检查前主动详细告知患者的病史、过敏史、手术史、体内植入物情况及是否怀孕(或可能怀孕)。
头颅CT和MRI是互补的检查手段,各有侧重。形象地说,它们是神经科医生的“双眼”,只用一只“眼”观察,视野和清晰度有限,容易遗漏信息,两只“眼”配合使用,才能更全面、精准地发现和评估病变。理解二者的差异,有助于在医生指导下,根据具体病情选择最合适的方案,避免不必要的检查或担忧。

图文简介
