耳朵里为何会“积水”?一文读懂分泌性中耳炎
作者:赵丽丽 新疆四七四医院 副主任医师
审核:滕 斐 新疆四七四医院 副主任医师
当我们提到“中耳炎”,很多人会立刻联想到因感冒或游泳进水引起的剧烈耳痛、发烧,甚至耳朵流脓的急性场景。然而,有一种中耳炎却“悄无声息”,它不痛不痒,却可能悄悄影响听力,尤其“偏爱”儿童。这就是我们今天要探讨的主角——分泌性中耳炎。
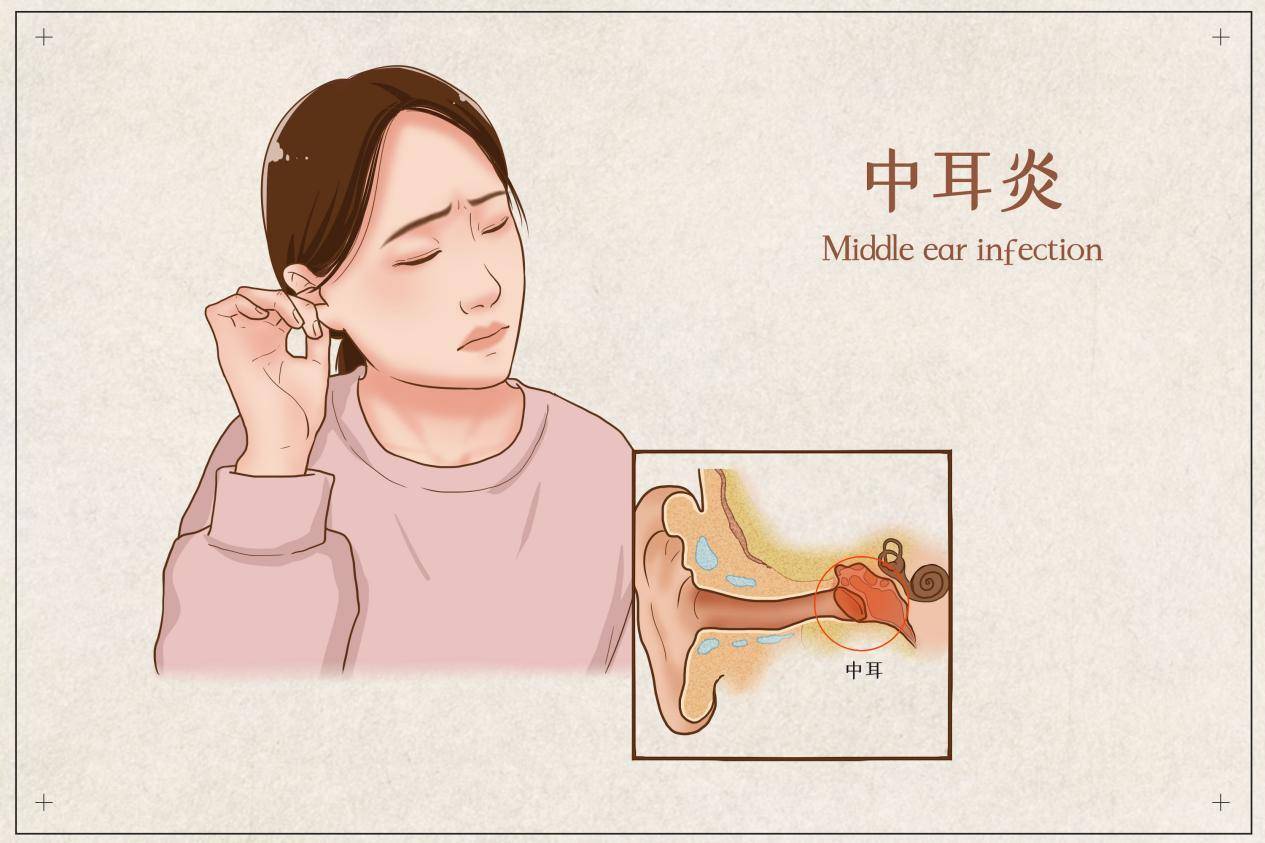
图1 版权图片 不授权转载
“隐形”的听力杀手——分泌性中耳炎
想象一下我们的耳朵结构:最外面是耳廓和外耳道,尽头是一层薄膜,称为鼓膜。鼓膜的内侧是一个充满空气的小空间,即中耳。中耳里有一套重要的“传动装置”——3块听小骨,它们负责将鼓膜的振动传递到内耳。为了保证这套装置高效工作,中耳内的气压必须与外界大气压保持一致。这一平衡是通过一根叫作咽鼓管的小管子来维持的。
图2 版权图片 不授权转载
咽鼓管的一端开口于中耳,另一端则开口于鼻咽部(鼻腔最后方与喉咙相连的部位)。它的主要功能是:①调节气压:当我们吞咽、打哈欠时,咽鼓管会短暂开放,让空气进出,平衡中耳内外压力;②引流分泌物:中耳黏膜会产生少量液体,正常情况下可通过咽鼓管排至鼻咽部。
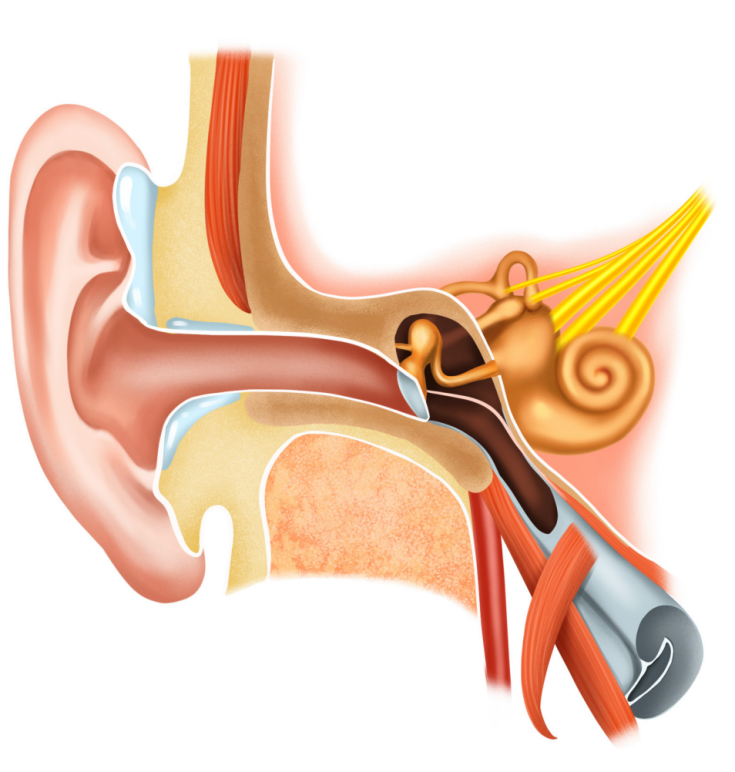
图3 版权图片 不授权转载
分泌性中耳炎的核心问题就出在咽鼓管上。其主要表现为听力下降和耳朵闷胀感,就像隔着一层水听声音,或像坐飞机降落时耳朵未通气的感觉。正因其症状隐蔽,尤其对于表达能力尚不完善的幼儿,常被家长忽视,从而可能对语言发育和学习造成长期影响,故有“隐形听力杀手”之称。
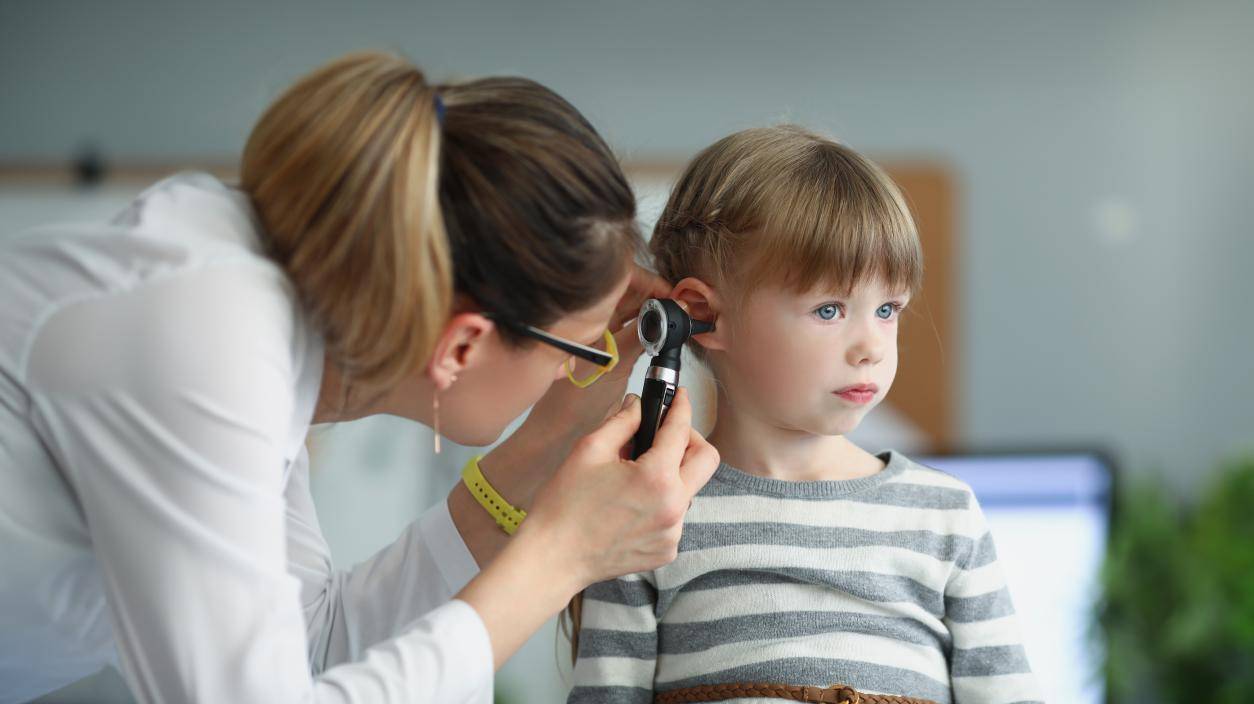
图4 版权图片 不授权转载
为什么会得分泌性中耳炎?——寻找“罪魁祸首”
分泌性中耳炎的病因复杂,往往是多种因素共同作用的结果。
1. 咽鼓管功能障碍(根本原因)
- 上呼吸道感染:最常见的原因。感冒、流感等可导致鼻咽部黏膜充血、水肿,从而堵塞咽鼓管开口。
- 过敏性鼻炎:过敏反应引起鼻咽部黏膜炎症和水肿,影响咽鼓管功能。
- 腺样体肥大:腺样体是位于鼻咽部的淋巴组织,儿童时期较为发达。肥大的腺样体可直接压迫咽鼓管咽口,导致堵塞,是儿童分泌性中耳炎高发的主要原因之一。
- 鼻咽部占位性病变:成年人单侧、顽固的分泌性中耳炎需警惕鼻咽癌可能,因肿瘤可能压迫咽鼓管。
2. 感染因素
急性中耳炎炎症消退后,细菌残留产物或生物膜可能持续存在于中耳,引发持续轻度炎症和渗液。
3. 其他因素
- 胃食管反流:有理论认为,反流至鼻咽部的胃酸可能刺激咽鼓管开口。
- 遗传因素:有家族史的孩子风险更高。
- 环境因素:被动吸烟、使用奶瓶喂养(相较于母乳喂养)的婴儿发病率更高。
4. 高危人群
- 儿童:尤其是2~6岁的学龄前儿童,其咽鼓管较短、较宽且呈水平位,更易发生反流和堵塞。
- 有过敏史或反复呼吸道感染的人。
- 腭裂患者:咽鼓管肌肉功能存在先天缺陷。
如何诊断分泌性中耳炎?——听见“无声”的警报
由于症状不典型,诊断需结合多种手段综合判断。
1. 病史询问
- 听力情况:是否感觉听力下降?看电视是否需要调大音量?孩子是否对呼唤反应迟钝?
- 耳部感觉:是否有耳闷、耳胀、耳鸣(如嗡嗡声、流水声)?自己说话时是否觉得声音在脑中有回响?
- 相关病史:近期有无感冒、过敏发作?有无腺样体肥大表现(如张口呼吸、打鼾)?
2. 耳镜检查
这是最基础且重要的检查。医生通过带光源的耳镜观察鼓膜,典型表现为鼓膜失去正常珍珠白色光泽,变得浑浊、暗淡、内陷。有时可透过鼓膜看到液平面或气泡,鼓膜活动度也可能降低。
3. 听力学检查
- 纯音听力测试:适用于能配合的成人和大龄儿童,通常表现为传导性耳聋(气导听力下降,骨导听力正常)。
- 声导抗测试(鼓室图):诊断分泌性中耳炎的“金标准”。典型鼓室图呈平坦的“B型”曲线,表明中耳腔内有液体,鼓膜活动严重受限,是确诊的关键依据。
如何治疗分泌性中耳炎?——疏通“管道”,清除“积水”
治疗原则并非“一刀切”,需根据病因、病程、听力损失程度、年龄等因素个体化选择。总策略为“积极观察与药物干预相结合,必要时手术解决”。
1. 观察等待
对于病程较短(<3个月)、听力损失不严重(听力阈值<25~30分贝)的患儿,部分分泌性中耳炎有自愈可能。医生可能建议先观察2~3个月,其间积极治疗原发病(如控制过敏、预防感冒)。
2. 药物治疗
- 治疗原发病:使用鼻用糖皮质激素喷雾剂(如糠酸莫米松、氟替卡松)减轻鼻咽部和咽鼓管区域炎症水肿。过敏患者可口服抗组胺药。及时治疗急性上呼吸道感染。
- 黏液促排剂:如欧龙马、桉柠蒎等,可帮助稀释中耳积液,促进其经咽鼓管排出。
- 抗生素?不推荐常规使用!因分泌性中耳炎多为无菌性炎症,滥用抗生素无效且增加耐药风险。仅在怀疑急性感染叠加时才考虑使用。
3. 手术治疗
当保守治疗无效,积液持续超过3个月,并导致明显听力下降、影响日常生活(如儿童出现学习困难、语言发育迟缓)时,手术是有效且必要的选择。
- 鼓膜穿刺术/鼓膜切开术
医生在鼓膜上做小切口,吸出中耳积液,可迅速缓解症状。但若咽鼓管功能未恢复,积液可能再次产生。
- 鼓膜切开术+鼓膜通气管置入术
治疗顽固性分泌性中耳炎的标准手术。医生在鼓膜上切微小切口,吸净积液后植入通气管。通气管通常留置6~12个月,多数可自行脱落,鼓膜切口自然愈合。置管期间需保持耳道干燥,洗澡、游泳时建议使用耳塞,防止污水进入中耳引发感染。
- 腺样体切除术
对于伴有腺样体肥大的儿童,尤其是复发性患者,切除肥大的腺样体可解除对咽鼓管口的压迫,改善咽鼓管功能,降低复发率。此手术常与鼓膜置管术同时进行。
生活中的预防与调理
预防胜于治疗,建议从以下几方面入手:
1.积极防治上呼吸道疾病:注意保暖,勤洗手,预防感冒。感冒后及时治疗,学会正确擤鼻涕方法(一次一侧,勿用力过猛)。
2.控制过敏:明确过敏原并尽量避免,规范使用抗过敏药物。
3.创造良好环境:避免让孩子吸入二手烟。
4.提倡母乳喂养:母乳喂养的婴儿咽鼓管功能更佳,可降低发病率。
5.保持口腔健康:龋齿等口腔问题也可能成为感染源。
6.增强免疫力:均衡饮食,适当锻炼,保证充足睡眠。
7.提高警惕,及时就医:若孩子出现注意力不集中、呼叫反应迟钝、学习退步、看电视音量过大等表现,应考虑分泌性中耳炎可能,及时就诊耳鼻喉科。
结语
分泌性中耳炎是一种常见但易被忽视的疾病。它虽不“疼”,但潜在的听力危害不容小觑。理解其与咽鼓管功能的密切关系是认识本病的关键。诊断依赖于专业检查,尤其是声导抗测试。治疗应遵循科学原则,不盲目用药;对于需手术的病例,鼓膜置管术是安全有效的成熟技术。希望通过这篇科普,能让大家对这份“安静”的困扰有更清晰的认识,做到早发现、早诊断、科学治疗,共同守护我们和家人的听力健康,让世界的声音清晰入耳。

图文简介
