梅毒(Syphilis)分子机制与流行病学精要
梅毒:一个古老“模仿者”的现代危机
在人类与传染病斗争的漫长历史中,有一种疾病格外特殊。它并非病毒,却能引发复杂多变的全身症状,足以骗过最有经验的医生;它早在五百多年前就留下了大流行的记载,却在抗生素时代后的今天卷土重来。它就是梅毒,一个被称为“伟大的模仿者”的隐秘威胁。近期,我们的邻国日本报告了梅毒感染的显著扩散,这并非孤例,而是全球范围内这场静默复苏的缩影。本文将揭开梅毒螺旋体的神秘面纱,探寻它为何如此难以对付,以及我们该如何面对这个古老的现代挑战。
梅毒的罪魁祸首是一种名为苍白密螺旋体苍白亚种的细菌—梅毒螺旋体(Treponema pallidum subsp. pallidum)。梅毒螺旋体引起系统性慢性性传播感染性疾病—梅毒,其临床表现复杂多变,可侵犯多种器官系统,被称为“伟大的模仿者”。与我们熟知的大多数细菌不同,它是一位极致的“隐形大师”。它在显微镜下呈现优雅的螺旋状(图1.左),具有超强的运动能力,能迅速钻入人体。然而,最令人困扰的是它的“不可培养性”,至今无法在常规实验室的人工培养基上繁殖,这极大地阻碍了科学研究和新药开发。这种疾病不仅对个体健康造成重大影响,而且在全球范围内仍然是公共卫生重要挑战[1]。
它的细胞外膜构造奇特,缺乏常见的脂多糖,且蛋白稀少,就像披上了一层光滑的“隐形斗篷”,使得人体免疫系统的哨兵在早期难以识别和预警(图1. 右)。这个家族中还有其他成员,如引起雅司病的亚种,但只有苍白亚种,能通过性接触、血液或母婴途径进行高效传播,并具备全身侵袭的野心。
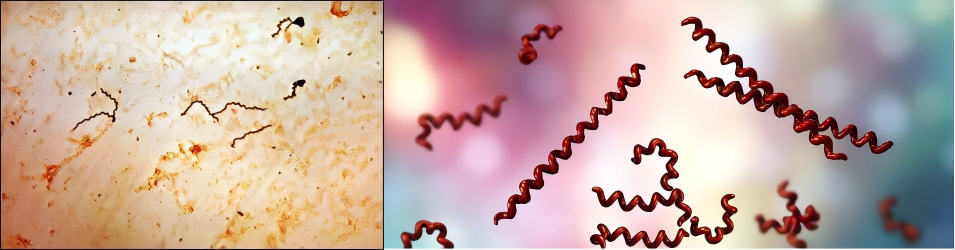
图1.梅毒螺旋体显微镜下观察图(左),模式图(右)
全球与区域流行现状
梅毒疫情在全球范围内呈现抬头趋势,多个国家报告感染率显著上升,对公共卫生构成持续挑战。尽管20世纪中叶以后抗生素(如青霉素)的广泛使用使梅毒在许多国家得到有效控制,但在最近几十年里其发病率却呈反弹趋势。全球估计每年有数百万新发梅毒病例,尤其是在资源较少的国家和地区。根据世界卫生组织(WHO)2024年5月报告,全球15-49岁成年人新发梅毒病例增加一百多万,达到800万例,多个区域出现性传播感染激增;具体来看,美国2022年梅毒感染者达21万例,创70年来新高,先天性梅毒病例从2012年335例增至2023年3761例,10年增长超10倍;日本2023年报告病例约1.5万例,连续多年创新高,2024年病例数仍处历史高位(约1.47万例),东京、大阪等大城市为主要聚集区;韩国2024年1—8月病例数达1881例,为去年同期4倍,已将梅毒重新分类为三级传染病以加强监测。全球流行趋势显示,梅毒不仅在传统高风险群体(如MSM,即男男性行为者)中高发,还对一般人群构成威胁。同时,先天性梅毒在低收入和部分中等收入国家仍是严重公共卫生问题,导致流产、早产、胎儿死亡和新生儿终身残疾等不良结局。
回望历史,梅毒曾在15世纪末的欧洲大陆肆虐,深刻影响了社会进程。进入20世纪,青霉素的广泛应用曾让人类一度看到了将其彻底控制的曙光。但世界卫生组织的最新数据却拉响了警报:全球每年仍有数百万新发病例,先天性梅毒导致的死胎和新生儿死亡更是令人痛心。近年来,在许多国家,包括中国、美国、日本和西欧,梅毒报告病例数持续上升,尤其在男男性行为人群和性活跃的年轻人中疫情显著。这场复苏与人口流动增加、高风险性行为、社交软件使用以及部分人群预防意识松懈等多重因素相关。
梅毒的传播途径
梅毒主要通过直接接触感染者的溃疡或黏膜病变传播,包括阴道交、肛交、口交等性行为,这些病灶在感染早期尤具传染性。此外,梅毒还可经胎盘垂直传播至胎儿,导致先天性梅毒。未经治疗的孕妇感染梅毒可能出现胎死、死产或婴儿出生后严重健康问题。血液传播(如不安全输血或共用针具)也可传播病原体,但在现代血液筛查和临床管理中较少见。
致病机制——分子与免疫层面
一旦突破皮肤或黏膜的屏障,梅毒螺旋体便会展现其强大的入侵能力。它表面配备着多种称为黏附素的“钩子”,能精准地锚定在宿主细胞上。随后,它会迅速通过淋巴和血液系统进行全身扩散,完成从局部感染到系统性疾病的转变。其致病过程宛如一场编排复杂的多幕戏剧,病程可长达数十年:最初,它可能在侵入部位制造一个无痛、却充满传染性的溃疡(硬下疳);若未得到治疗,便会进入二期,以全身性的皮疹、特别是手心脚心的红疹为标志;此后,它可能潜伏数年,悄无声息,最终在部分患者身上引爆毁灭性的三期攻击,严重损害心脏、大脑、骨骼和神经,造成不可逆的残疾甚至死亡。正是这种几乎能模仿任何疾病临床表现的特性,为它赢得了“伟大的模仿者”这一称号。
梅毒的致病过程依赖于病原体与宿主之间复杂的相互作用。梅毒螺旋体的细胞外膜蛋白是其与宿主组织结合和免疫系统相互影响的关键。虽然具体的分子机制研究仍受限于其难以培养的特性,但有证据表明该细菌能够利用多种黏附蛋白结合宿主细胞外基质深层分子,如纤维连接蛋白和层粘连蛋白等,从而实现从皮肤或黏膜处向深层组织与循环系统的扩散[3][4]。
在免疫逃逸方面,梅毒螺旋体能诱导宿主产生特异性和非特异性抗体,但免疫保护不持久,部分归因于病原体表面抗原的变异性和低免疫原性。一些抗原可以刺激宿主免疫,但并不能产生完全清除性的免疫反应,这也是为何感染后可能反复感染或长期潜伏的原因之一[2][5]。在感染早期,宿主会启动固有免疫反应,包括巨噬细胞和树突状细胞识别并试图清除侵入的螺旋体,但病原体能够部分逃逸这些防御,持续存在于宿主体内,引发局部炎症,这种炎症是病变和症状的重要来源[4]。
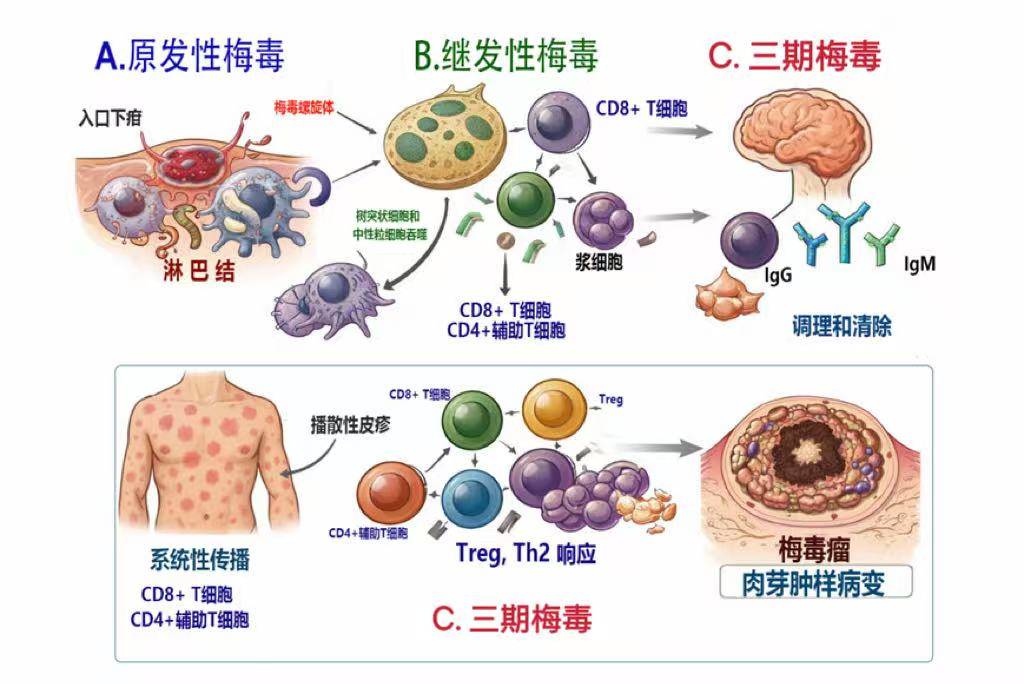
图2梅毒螺旋体感染的免疫反应
免疫-病理反应与临床联系
梅毒螺旋体不仅善于伪装,更精通“逃逸”。它拥有一套精妙的免疫逃避策略,使其能在宿主免疫系统的持续压力下长期存活。其核心机制之一是“抗原变异”——通过不断改变表面关键蛋白(如TprK蛋白)的结构,让已经产生的特异性抗体失效,如同不停更换门锁。此外,它还能吸附宿主血液中的蛋白质覆盖自身,实现“血清蛋白遮蔽”,将自己伪装成人体自身物质。更狡猾的是,它偏爱躲藏在中枢神经系统等“免疫豁免区”,这些部位免疫巡逻相对宽松,为它提供了长期的避风港。这些特性共同解释了为何梅毒感染难以自愈,且容易复发和慢性化[2]。
梅毒的病理主要来自宿主对感染的炎症反应。早期感染可能只表现为无痛性“硬性下疳”,这是局部感染点的炎性反应。随着病情进展,继发梅毒可出现全身皮疹及淋巴结肿大,这些都是免疫系统广泛参与的结果。在潜伏期,病原体潜伏于体内而几乎无症状,但随着时间推移,第三期梅毒可出现严重的炎性损害,包括心血管系统病变、神经系统侵袭(神经梅毒)、骨骼与组织破坏等,都是由于长期炎症损伤和免疫反应不平衡所致。
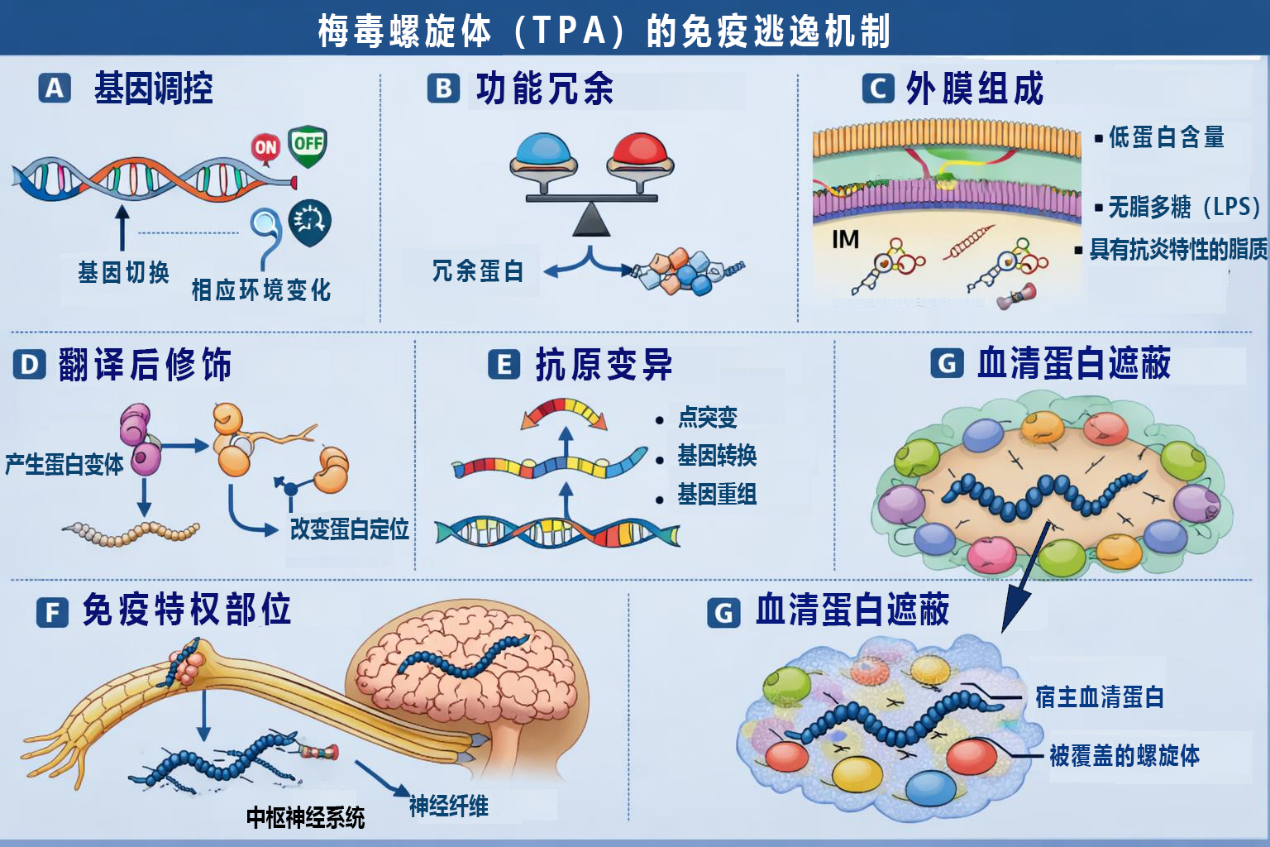
图3.梅毒螺旋体的免疫逃逸机制
临床表现与分期
梅毒的临床表现随感染阶段不同而分期:
原发梅毒:感染后约2–6周在侵入口出现无痛性溃疡(下疳),极具传染性。继发梅毒:病原体进入血液后,全身性斑丘疹、发热、淋巴肿大等症状出现,并伴随非特异性表现。潜伏期:无明显症状,但病原体继续存在于体内。三期/晚期梅毒:可在数年后出现严重组织破坏,影响心血管、神经系统等。

诊断方法
梅毒的诊断主要依赖实验室检测,尤其以血清学检测为核心。CDC最新指导建议综合使用非梅毒螺旋体测试(如RPR、VDRL)和特异性梅毒螺旋体抗体测试来判断感染情况,并依照算法区分现症感染与既往感染。暗场显微镜直接观察病变分泌物中的螺旋体也用于早期诊断,但现代临床更多依赖血清学和分子检测手段。
治疗与预防
面对这样一个狡猾的对手,人类并非毫无胜算。自青霉素问世以来,它一直是治疗早期梅毒无可替代的“特效药”和基石,且全球范围内尚未出现真正的耐药。治疗方案清晰明确:早期梅毒通常仅需一剂长效青霉素注射,而晚期或神经梅毒则需要更长时间的疗程。然而,挑战依然存在。对于青霉素严重过敏者,替代药物(如多西环素)的选择有限,且治疗依从性要求高。更严峻的是,诊断本身是一大难点。梅毒无法通过普通显微镜观察或培养来确诊,高度依赖血清学检测。医生需要巧妙结合非特异性的筛查试验(如RPR)和特异性的确证试验(如TPPA)来做出判断,有时还需分析脑脊液以探查神经是否被侵犯。
苄星青霉素G是各阶段梅毒的一线治疗药物,能够有效清除病原体并减少传播风险。对青霉素过敏者,可考虑多西环素、头孢曲松等替代方案。治疗过程中可能出现Jarisch–Herxheimer反应——一种短暂的炎症系统性反应,通常在开始抗生素治疗后数小时内出现。预防梅毒最有效的方法仍是安全性行为、普及检测和孕期筛查。对高风险人群定期筛查可显著降低传播。
疫苗研发现状
与梅毒的斗争,预防远胜于治疗。在有效的疫苗问世之前(尽管研究正在进行,但挑战巨大),我们的防线依赖于综合策略:坚持正确使用安全套、减少不安全性伴侣数量、对高风险人群进行定期筛查,以及对感染者及其伴侣的及时、规范治疗以切断传播链。对于孕妇,产前梅毒筛查是预防悲剧性先天性梅毒的最关键一环。尽管疫苗被视为理想控制梅毒的长期策略,但由于病原体复杂的免疫逃逸能力和抗原变异性,目前尚无获批疫苗。全球科研也正在探索针对表面蛋白和免疫反应机制的疫苗候选,以期未来能实现更有效的预防。
结语
梅毒,这个游走于历史与现代、隐匿与爆发之间的古老疾病,以其独特的方式提醒我们,传染病防控永远不能松懈。它不仅仅是一个医学课题,更是一面审视公共卫生体系、社会行为与科学认知的镜子。通过提升公众认知,消除疾病污名,加强科学研究,并巩固现有的有效干预措施,我们才能在这场与“伟大模仿者”的漫长博弈中,更好地守护人类健康。
梅毒虽古老,但在现代社会仍具有重要公共卫生意义。它的传播广泛、临床表现多样、诊断与管理需结合实验室与临床判断,而在分子层面宿主与病原体的相互作用和免疫逃逸机制也为未来疫苗和更精准治疗提供研究方向。对高危人群的健康教育、早期检测、规范治疗及妊娠期筛查是当前控制梅毒传播的关键策略。
参考文献:
1.Chevalier, F. J., Bacon, O., Johnson, K. A., & Cohen, S. E. (2025). Syphilis: A Review. JAMA, 10.1001/jama.2025.17362.
2. Talhari C, Arriel K, Serra MS, Veasey JV. Acquired syphilis: update on clinical, diagnostic and therapeutic aspect. An Bras Dermatol. 2025 May-Jun;100(3):407-421.
3. Ramchandani MS, Cannon CA, Marra CM. Syphilis: A Modern Resurgence. Infect Dis Clin North Am. 2023 Jun;37(2):195-222.
4. Ávila-Nieto C, Pedreño-López N, Mitjà O, Clotet B, Blanco J, Carrillo J. Syphilis vaccine: challenges, controversies and opportunities. Front Immunol. 2023 Apr 6;14:1126170.
5. Ávila-Nieto C, Pedreño-López N, Mitjà O, Clotet B, Blanco J, Carrillo J. Syphilis vaccine: challenges, controversies and opportunities. Front Immunol. 2023 Apr 6;14:1126170. doi: 10.3389/fimmu.2023.1126170. PMID: 37090699; PMCID: PMC10118025.
供稿单位:重庆微生物学会
作者:西南大学生命科学学院现代生物医药研究所 阿卜力米提·阿卜杜喀迪尔、谢建平
编辑:邹静波
审核专家: 汪洋
声明:除原创内容及特别说明之外,部分图片来源网络,非商业用途,仅作为科普传播素材,版权归原作者所有,若有侵权,请联系删除。

图文简介
